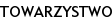Endokrynol. Ped. 13/2014;1(46):69-74
DOI: 10.18544/EP-01.13.01.1479
Powikłania guza chromochłonnego nadnerczy
Klinika Pediatrii, Endokrynologii I Diabetologii Dziecięcej, Uniwersytet Medyczny w Lublinie, Polska
Słowa kluczowe: guz chromochłonny nadnerczy, retinopatia, kardiomiopatia
Streszczenie
Pheochromocytoma jest rzadkim guzem neuroendokrynnym wywodzącym się z komórek chromochłonnych. Produkuje on głównie katecholaminy, takie jak adrenalina, noradrenalina oraz dopamina. Najbardziej charakterystycznymi objawami towarzyszącymi rozwojowi guza są nadciśnienie tętnicze, tachykardia, bóle głowy oraz nadmierna potliwość. Może być on przyczyną powikłań, takich jak retinopatia nadciśnieniowa, kardiomiopatia, zawał serca, udar, a nawet śmierć
Wstęp
Guz chromochłonny jest rzadkim guzem neuroendokrynnym o bogatej symptomatologii, sprawiającym nierzadko znaczne trudności diagnostyczne. Klinicznie może manifestować się w różnorodny, często niecharakterystyczny sposób, w związku z tym skuteczność i szybkość diagnostyki zależna jest od właściwej współpracy specjalistów z wielu dziedzin medycyny. Jednym z najczęstszych objawów rozwoju guza jest nadciśnienie tętnicze , które nieleczone w porę może być skutkiem wielu, czasem nawet śmiertelnych powikłań.
Etiologia i częstość występowania
Guz wywodzi się z komórek chromochłonnych, tzw. chromocytów (pheochromocytów), które nazwę swą zawdzięczają zdolności do brązowoczarnego wybarwienia w wyniku ekspozycji na dwuchromian potasu. Może być zlokalizowany w obrębie całego ciała, wszędzie tam, gdzie znajdują się komórki chromochłonne, lecz najczęściej, bo w około 85% przypadków, umiejscowiony jest w rdzeniu nadnerczy. Komórki chromochłonne oprócz rdzenia nadnerczy obecne są także w tzw. ciałkach przyzwojowych (paraganglia), które znajdują się m.in. w przestrzeni zaotrzewnowej, okolicy aorty brzusznej, narządzie Zuckerlanda, a także w obrębie pęcherza moczowego, serca czy jajnika [1–3]. Częstość występowania pheochromocytoma określana jest w piśmiennictwie na 0,95 do 2 przypadków/1 milion pacjentów / rok natomiast w populacji osób z nadciśnieniem tętniczym stwierdza się go u nie więcej niż 0,1% chorych. Pheochromocytoma występuje głównie w 4–5 dekadzie życia z podobną częstością u kobiet i mężczyzn. W populacji dziecięcej guzy te należą do rzadkości i stanowią przyczynę nadciśnienia tętniczego w nie więcej niż 1% przypadków [5,8].
Postać sporadyczna i dziedziczna guza chromochłonnego
Guzy chromochłonne mogą występować jednoogniskowo lub wieloogniskowo, przy czym wieloogniskowy charakter wykazujączęściej guzy wchodzące w skład zespołów genetycznych, takich jak zespół mnogiej gruczolakowatości wewnątrzwydzielniczej 2a i B (MEN 2A i 2B), zespół von Hippel-Lindau (VHL), nerwiakowłókniakowatość typu 1 (NF-1 ) oraz zespól pheochromocytoma-paraganglioma [3,5,12]. Według aktualnych danych około 25% przypadków guza chromochłonnego u dzieci ma uwarunkowanie genetyczne, co też wiąże się
z koniecznością wykluczenia obecności innych nowotworów wchodzących w skład wymienionych zespołów wielonowotworowych. W analizie retrospektywnejdokonanej przez M. Szymonek i A. Kowalskąpodjętopróbę wykazania ewentualnych różnic między sporadyczną oraz dziedziczną postacią choroby. Wyniki analizy wykazały, iż w przypadku postaci genetycznie uwarunkowanej zdecydowanie częściej guzy miały lokalizację obustronną, a chorzy ci byli znacznie młodsi niż w postaci sporadycznej (różnica wieku wynosiła 19,3 lat) [12].
Przebieg kliniczny
Guzy chromochłonne wydzielają głównie katecholaminy, takie jak adrenalina i noradrenalina, rzadziej dopamina, które to w głównej mierze odpowiedzialne są za charakterystyczne objawy kliniczne. Mogą one również syntetyzować inne substancje, jak wazoaktywny peptyd jelitowy, chromogranina A, hormon adrenokortykotropowy, parathormon czy neuropeptyd Y [1,3]. Pheochromocytoma może dawać również liczne często niespecyficzne objawy co nierzadko przy braku typowego wywiadu chorobowego stwarza istotne trudności diagnostyczne. Do najczęściej opisywanych objawów należą: zlewne poty, bóle głowy, napadowe uczucie gorąca z niepokojem i pobudzeniem, kołatanie serca oraz zblednięcie skóry przez niektórych autorów uznawane za objaw patognomoniczny [3,4]. Według innych osób zasadniczym, najbardziej charakterystycznym i stałym objawem jest nadciśnienie tętnicze, które może mieć charakter napadowy lub też przebiegać jako stale jego podwyższone wartości, często oporne na zastosowane leczenie hipotensyjne. Skoki ciśnienia tętniczego mogą być wywołane przez różne bodźce, takie jak stres, silne emocje, wysiłek fizyczny, obfity posiłek oraz badanie palpacyjne jamy brzusznej, a w przypadku lokalizacji w pęcherzu moczowym czynnikiem inicjującym napad może być mikcja [1,9]. Do innych mniej charakterystycznych objawów choroby należą bóle w klatce piersiowej, objawy ostrego zespołu wieńcowego, kardiomiopatia, zaburzenia rytmu, nudności, wymioty, krwinkomocz, niskie ciśnienie ortostatyczne, drżenie czy niepokój, które początkowo mogą uśpić czujność lekarzy, doprowadzając do opóźnienia diagnostyki w kierunku pheochromcytoma [1,2,10]. Nieco inaczej choroba przebiega u młodszych pacjentów, u których częściej opisywane jest nadciśnienie tętnicze utrwalone w porównaniu z napadowymi zwyżkami ciśnienia występującymi zwykle w populacji dorosłych. Częściej też w populacji pediatrycznej guzy te mają charakter dziedziczny i wchodzą w skład wielonowotworowych zespołów genetycznych [1,11].
Opis przypadku
Chłopiec lat 14, urodzony w 40 Hbd, m. ur. 3870 g, dziecko młodych, zdrowych rodziców, dotychczas bez dolegliwości, diagnozowany był początkowo w Poradni Okulistycznej w związku z plamkowatymi ubytkami w polu widzenia. Okulista stwierdził ogniskowe odklejanie się siatkówki (ryc. 1) i przesłał dziecko do Kliniki Neurologii Dziecięcej UM w Lublinie. Przeprowadzono tam diagnostykę obrazową OUN, stwierdzając liczne obszary hiperdensyjne w badaniu MRI OUN oraz torbiel pajęczynówki w okolicy bieguna przedniego prawegopłata skroniowego (3,8x2 cm) W związku z nadciśnieniem tętniczym (RR:160/110,181/146, 210/175 mmHg), tachykardią 110–160/min, napadowymi bólami głowy z towarzyszącym zblednięciem skóry i zwiększoną potliwością chłopiec został przeniesiony do Kliniki Kardiologii, gdzie stwierdzono cechy przerostu lewej komory serca oraz niedomykalność zastawki mitralnej II stopnia. Następnie z powodu podejrzenia guza nadnercza prawego w badaniu ultrasonograficznym pacjent został przyjęty w trybie pilnym do Kliniki Endokrynologii i Diabetologii UM w Lublinie z cechami obrzęku mózgu celem leczenia i kontynuacji diagnostyki.
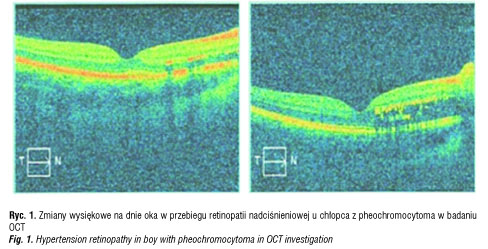
W tomografii komputerowej jamy brzusznej stwierdzono guz nadnercza prawego średnicy ok. 54 mm i uwidoczniono podobną mniejszą, okrągłą zmianę w nadnerczu lewym o średnicy około 24 mm. Zmiany te obecne były w badaniu scyntygraficznym z MIBI. W dobowej zbiórce moczu stwierdzono znacznie podwyższone poziomy noradrenaliny, adrenaliny i dopaminy (tabela I). Po przygotowaniu farmakologicznym w Klinice Chirurgii i Transplantologii UM w Warszawie wykonano zabieg całkowitego usunięcia nadnercza prawego oraz częściowo nadnercza lewego metodą laparoskopową.
W badaniu histopatologicznym opisano: nadnercze prawe – na przekroju szarowiśniowy, lito-torbielowaty guz średnicy 5 cm otorebkowany, ograniczony do nadnercza, dodatkowo zlokalizowano drugi guz żółtawowiśniowy, lity średnicy 1,5 cm. Nadnercze lewe: na przekroju szarowiśniowy guz o średnicy 2,7 cm – otorebkowany, ograniczony do nadnercza. Nadnercze poza bez zmian. W obrazie mikroskopowym: phechromocytoma; immunohistochemicznie: CgA (+), Syn (+); Index prolif.Ki67 3-4%; wg systemu PASS: 1pkt (inwazja torebki).
Obecnie pacjent znajduje się pod opieką endokrynologiczną, wymaga suplementacji hydrocortisonem. Ciśnienie tętnicze jest w granicach normy, utrzymuje się tachykardia i cechy kardiomiopatii przerostowej w badaniu echokardiograficznym. To przewlekłe powikłanie pheochromocytoma jest wskazaniem do leczeniapropranololem. Wydatnie zmniejszyły się zmiany nadciśnieniowe w siatkówce obu oczu, będące powikłaniem nadciśnienia, i poprawiło się widzenie (ryc. 2). Chłopiec oczekuje na wyniki badań genetycznych. Rodzice dziecka wyrazili zgodę na opis przebiegu choroby pacjenta i publikacje wyników badań.

Omówienie
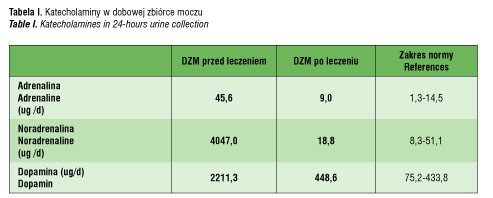
Jednym z najbardziej charakterystycznych objawów guza chromochłonnego jest nadciśnienie tętnicze, które w najcięższej postaci – jak u naszego pacjenta – może przebiegać pod postacią przełomu nadciśnieniowego z licznymi tego następstwami. Powikłaniem długo utrzymującego się nadciśnienia lub jego gwałtownego wzrostu jest retinopatia nadciśnieniowa. Za charakterystyczne objawy tego powikłania uważa się takie zmiany w siatkówce, jak odcinkowe i uogólnione zwężenie tętnic, objaw skrzyżowania, płomykowate krwotoczki, objaw kłębków waty oraz najbardziej zaawansowana zmiana, jaką jest obrzęk tarczy nerwu wzrokowego. Na przestrzeni lat pojawiały się liczne klasyfikacje próbujące usystematyzować kolejne zachodzące zmiany w obrębie dna oka w przebiegu nadciśnienia tętniczego. Dotychczas powszechne zastosowanie ma zmodyfikowany 4-stopniowy podział Keitha,Wagnera i Bakera (tabela II) [13].
U naszego pacjenta początkowo można było rozpoznać retinopathia hypertonica maligna, a po operacji angiosclerosis hypertonica retinae.
W piśmiennictwie opisano pojedyncze przypadki pacjentów pediatrycznych z guzem chromochłonnym, u których w przebiegu nadciśnienia tętniczego doszło do rozwoju retinopatii, czego pierwszym objawem klinicznym było gwałtowne pogorszenie ostrości wzroku [14].
Do innych równie poważnych powikłań wynikających z toksycznego działania amin katecholowychna układ sercowo-naczyniowy należą zawał serca, kardiomiopatia, zaburzenia rytmu, niewydolność serca, udar, a nawet nagły zgon sercowy [15,16]. Innym powikłaniem toksycznego wpływu katecholamin na mięsień sercowy może być kardiomiopatia takotsubo oraz tzw. adrenergiczne zapalenie mięśnia sercowego. Kardiomiopatia takotsubo przejawia się przejściową dysfunkcją skurczową w obrębie koniuszka serca oraz środkowych obszarów ściany lewej komory, którym towarzyszą zmiany elektrokardiograficzne typowe dla ostrych zespołów wieńcowych oraz prawidłowy wynik badania koronarograficznego [17]. Zapalenie mięśnia sercowego w przebiegu guza chromochłonnego wynika natomiast z uszkodzenia kardiomiocytów przez aminy katecholowe, co prowadzi do powstania ognisk martwicy, a następnie nacieku przez monocyty z ostatecznym włóknieniem [18]. U opisywanego chłopca obserwuje się kardiomiopatię przerostową pomimo usunięcia źródła katecholamin.
Powikłania pheochromocytoma mogą dotyczyć innych naczyń, w tym również tych w obrębie ośrodkowego układu nerwowego. Przykładem może być tu wystąpienie udaru niedokrwiennego mózgu u dzieci, co w populacji pediatrycznej nie jest zjawiskiem często spotykanym [19,20]. Zmiany w mózgu naszego pacjenta mogą sugerować zespół von Hippel-Lindau lub neurofibromatozę typu 1. Ostateczne rozpoznanie będzie możliwe po uzyskaniu wyniku badania genetycznego i zweryfikuje go dalsza obserwacja kliniczna.
Podsumowanie
Powyższe przykłady obrazują, jak ważna jest wczesna diagnostyka i leczenie nadciśnienia tętniczego niezależnie od jego etiologii. Tym bardziej istotne wydaje się też podkreślenie faktu, iż w niektórych przypadkach nadciśnienia tętniczego u dzieci, tak jak ma to miejsce w pheochromocytoma, może być ono skutecznie opanowane poprzez odpowiednio wczesną diagnostykę i wykonanie zabiegu operacyjnego, a powikłania, do których doszło w przebiegu choroby, mogą ustąpić całkowicie lub ulegają znacznej regresji.
Praca finansowana z projektu badawczego DS 415/2013 Uniwersytetu Medycznego w Lublinie
Piśmiennictwo
1. Januszewicz W. przew.; Grupa Robocza PTNT. Diagnostyka i leczenie guza chromochłonnego. Zalecenia Polskiego Towarzystwa Nadciśnienia Tętniczego (1998); Med. Prakt. 1998:87,19-25
2. Januszewicz W., Prejbisz A., Januszewicz A. et al.; Guz chromochłonny – choroba o wielu obliczach; Arterial Hypertension 2002(6), 217-227
3. Szosland K., Kopff B., Lewiński A.; Pheochromocytoma – chromaffincell tumor; Endokrynologia Polska 2006:57(1), 54-62
4. Pacak K.; Approach to the patient. Preoperative Management of the Pheochromocytoma Patient; The Journal of Clinical Endocrinology&Metabolism 2007:92(11), 4069-4079
5. Beck O., Fassbender W.J., Beyer P. et al.; Pheochromocytoma in childhood: implication for further diagnostic; Procedures. Acta Peadiatr. 93, 1630-1634
6. Pulkowski G., Anaszewicz M., Majer M. et al.; Guz chromochłonny nadnercza – choroba, o której warto pamiętać; Pol. Merk. Lek. 2009, XXVII, 159, 232
7. Ludwig A.D, B.S., Feig D.I. et al.; Recent advances in the diagnosis and treatment of pheochromocytomain children; The American Journal of Surgery 2007:194, 792-797
8. Sporn S., Musiał J.; Markers of malignancy in pheochromocytomas; Endokrynologia Polska 2005:6
9. Chen H., M.D., Sippel R.S, M.D. et al.; The NANETS Consensus Guideline for the Diagnosis and Management of Neuroendocrine Tumors: Pheochromocytoma, Paraganglioma& Medullary Thyroid Cancer; Pancreas. 2010 August:39(6), 775-783
10. BissadaaN.K., Safwata A.S., Seyamc R.M.; Pheochromocytoma in children and adolescents: a clinical spectrum; Journal of Pediatric Surgery 2008:43, 540-543
11. Szymonek M., Kowalska A.; Różnice w przebiegu pheochromocytoma postaci dziedzicznej i sporadycznej; Endokrynologia Polska 2013 suppl. A 63, 1-7
12. Tibbetts M.D., Wise R., Forbes B. et al.; Hypertensive retinopathy in a child caused by pheochromocytoma: Identification after a failed school vision screening;
13. Szczeklik A. (red.); Choroby wewnętrzne. Przyczyny, rozpoznanie i leczenie, tom I; Kraków: Wydawnictwo Medycyna Praktyczna 2005, 338-339
14. Rezkalla S.H., Kloner R.A.; Cocaine induced acute myocardial infarction; Clin Med Res. 2007:5(3), 172-176
15. Subramanyam S., Kreisberg R.A.; Pheochromocytoma: a cause of ST-segment elevation myocardial infarction, transient left ventricular dysfunction, and takotsubo cardiomyopathy; Endocr. Pract. 2012 Jul-Aug.:18(4), 77-80
16. Rozwodowska M., Łukasiewicz A., Sukiennik A. et al.; Kardiomiopatia tako-tsubo – problem kliniczny; Folia Cardiologica Excerpta 2010:5( 5), 298-304
17. Roghiet et al.; Adrenergic Myocarditis in Pheochromocytoma; Journal of Cardiovascular Magnetic Resonance 2011
18. Kopyta I., Marszał E.; Czynniki ryzyka udaru mózgu u dzieci; Udar Mózgu 2004:6(2), 57-64
19. Abourazzak S., Atmani S., Arqam L. et al.; Cerebral ischaemicstroke and bilateral pheochromocytoma; BMJ Case Rep. 2010:bcr12.2009.2535